
緑内障
1)緑内障とは?
緑内障は、眼球内の圧力が高まって視神経が侵され、視野(見える範囲)が狭くなったり視力が落ちたりする病気です。糖尿病網膜症とともに「目の成人病」といわれ、適切な治療が行われないと失明することがあります。多くの場合、非常にゆっくりと視野が欠けてゆくため、本人が気付いたときには手遅れである場合がしばしばあります。
2)どうして緑内障になるの?
目の中で血液の働きをするのが房水(ぼうすい)と呼ばれる液体です。この液体は目の中の毛様体(もうようたい)と呼ばれる場所で作られ、隅角(ぐうかく)と呼ばれる黒目と白目の境界部から目の外へ排出されます。
緑内障という病気では、この房水の出口が目詰まりするために、房水が目の中からうまく外へ流れ出なくなり、眼球内の圧力(眼圧)が高くなってしまいます。眼圧が高くなると、目の中で圧に対して一番弱い部分、つまり目から脳へと情報を伝える働きをしている視神経が傷んでしまいます。視神経の傷みは視覚情報を脳へ伝えることを妨げ、こうして視野が狭くなったり視力が落ちたりするわけです。
障害を受けた視神経は再生することはありません。したがって失われた視野や視力は元には戻りません。緑内障は早期発見・早期治療が大切といわれる由縁です。
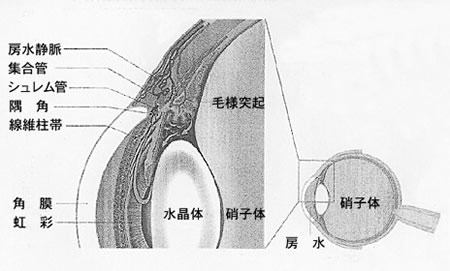
眼球内部は硝子体と房水が充満していて、硝子体の容積はほとんど変化しません。房水は絶えず毛様突起から産生され、シュレム管から排出されています。この房水の産生と排出のバランスで眼圧が保たれています。
3)どれくらいの人が罹っているの?
日本眼科医会の緑内障疫学調査によると、緑内障と診断された人は全体の3.56%、わが国の40歳以上のなんと約30人に一人にあたります。
しかしながら現在、実際に診断と治療を受けている人はその内の20%にすぎず、残りの80%の人は緑内障に気付かず、治療も受けていません。緑内障による失明を防ぐためには早期発見・早期治療が必要であり、症状がないからといって放置することなく定期的な目の検査を受けることをおすすめします。
4)緑内障の2つのタイプ
緑内障は、(1)目の痛みや吐き気など強い症状が急激に現れる「急性緑内障」と、(2)自覚症状がなく徐々に進行する「慢性緑内障」の2つに大別されます。急性緑内障では、房水の出口が急に塞がれてしまうことにより眼圧が急激に上昇します。
激しい頭痛や吐き気・嘔吐が起こりますから、脳や消化器の病気と間違われて手当てが遅れ、失明してしまう場合もあるので注意が必要です。どちらかというと中年以降の女性に多く、男性の約3倍起こりやすいといわれています。
一方、房水の出口の目詰まりがゆっくりと生じる場合には、慢性緑内障となります。このタイプの緑内障は、初期には全く自覚症状がなく、10年や20年といった長い間にゆっくりと進行してゆくために本人の気がつかないうちに視野が狭くなってしまいます。
5)緑内障の検査
| 初期 | 中期 | 末期 | |
| 視 野 ※右眼で表示 |
 |
 |
 |
| イメージ像 ※右眼で表示 |
 |
 |
 |
実際には両目で見たり、目を動かしたりするために気付かない事が多い。
緑内障の検査ではまず眼圧を測定し、視神経の障害を調べる眼底検査、さらに視野検査や視力検査などを行って総合的に判断します。いずれの検査も眼科専門医のもとならどこでも受けられます。またこれらの検査のほかに、最近ではコンピュータを応用することで、視神経の障害の程度を数字で表すことのできる検査(視神経乳頭陥没凹定量検査・神経線維層厚測定検査)も行われるようになってきました。
正常眼圧は10~20mmHg*の間にあり、その平均値は15mmHgです。
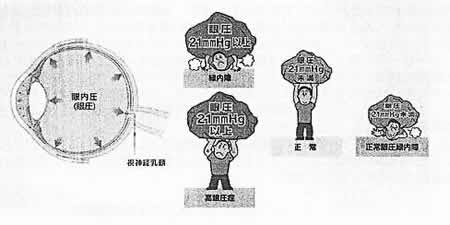
なかでも眼圧の検査は緑内障において最も重要な検査の1つです。測定自体は短時間で終わりますが、緑内障では眼圧が日によって、また時間帯によって変動しやすいことから、何回か日や時間を変えて繰り返し測定する必要があります。こうして測定した眼圧の正常値は、一般に10~20ミリメートル水銀柱といわれています。しかしながら、眼圧が正常範囲内でも視野や視力に障害を起こす人もいます(正常眼圧緑内障)。このような人では、視神経自体が弱くて正常な眼圧にも耐えられないことが原因と考えられ、眼圧の正常範囲とはあくまでも目安であって、その人その人に応じて目標とする眼圧を決めて治療をしてゆく必要があります。
6)緑内障の治療
緑内障の治療の基本は、眼圧をその人にとって安全と考えられる範囲まで下げることです。薬には、いろいろな種類の点眼薬(めぐすり)や内服薬(のみぐすり)、注射薬などを使います。これらの薬は、房水の産生を抑えたり流出を増やしたりすることにより、眼球内の房水を少なくして眼圧を低下させます。
点眼薬の種類によっては、副作用として視野が暗くなったり逆に明るくなったりすることがありますが、点眼薬をさし忘れたり内服薬を飲まなかったりすると、眼圧が上昇し視神経の障害が進行する危険性が高くなりますので、できるだけ医師の処方・指示に従い、規則正しく点眼・服用してください。
なお、副作用が強く出てしまい、どうしても点眼や内服の継続が困難な場合には担当の医師にご相談ください。また何種類もの目薬を処方されている方でついつい点眼を忘れてしまう方の場合も、最近では1日1回だけさせばよい目薬も何種類かでてきましたので担当の医師に相談してみて下さい。
急いで眼圧を下げなければならない場合や薬だけでは利き目が不十分な場合には、レーザー治療や手術を行いますが、緑内障のタイプにより手術時期は異なります。急速に眼圧が上昇する「急性緑内障」の場合には、一刻を争う治療が必要です。
一方、ゆっくりと眼圧が上昇してくる「慢性緑内障」では薬による治療を優先し、不十分な場合に手術へと踏み切ります。いずれのタイプでも手術の基本は、房水の流れをよくするための通路の改修やバイパスにより眼圧を下げることです。
7)ふだんの生活上の注意
緑内障の治療は、悪化を防ぐために行われます。規則的な目薬の点眼または飲み薬の服用はもちろん、無理のない生活や目に優しい環境を作ることが大切です。何をしなければならない、これをしてはならないということは特に何もありません。また、コーヒーやお茶・アルコール類も適度であればなんら差し支えありません。
ただ過剰に興奮したり、長時間うつむいて仕事をしたり、一度に大量の水分(1リットルくらい)を飲んだりすると、眼圧が上がることがあるといわれています。しかし、これらのことは一応の目安であり、あまり神経質にならずに「緑内障とうまくつきあってゆく」ことが大切です。
なお、他科において緑内障以外の病気で治療を受けるときには、ご自身が緑内障であることを担当の医師に伝えて下さい。これにより緑内障に影響を及ぼさない治療法を選択する手助けとなります。


